Osteoartriit(artroos) on liigesehaigus, mida iseloomustavad degeneratiivsed muutused luud katvas kõhres ehk teisisõnu selle hävimine.
%20ja%20normaalses%20kõhres%20(paremal).jpg)
Valdav enamus kahjustatud liigeseid on põlve-, puusa-, õla- ja esimene metatarsofalangeaal. Teiste liigeste kahjustused on palju harvemad ja sageli teisejärgulised. Viimastel aastatel on artroosist tingitud puue kahekordistunud.
Nagu igal haigusel, on ka osteoartriidi tekkeks riskifaktorid, mida tänapäeval aktiivselt uuritakse ja nimekiri täieneb iga aastaga. Peamisteks peetakse järgmist:
- vanus;
- pärilikkus;
- ainevahetushäired;
- suurenenud kehakaal;
- osteoporoos;
- ebapiisav ja ebaregulaarne toitumine;
- endokriinsed häired;
- menopaus;
- sagedane hüpotermia;
- trauma;
- artriit (liigesepõletik);
- kroonilise infektsiooni või põletiku kolded (nt krooniline tonsilliit).
- Veenilaiendid.
Kui leiate sarnaseid sümptomeid, pidage nõu oma arstiga. Ärge ise ravige - see on teie tervisele ohtlik!
Osteoartriidi sümptomid
Artroosi sagedased sümptomid on järgmised:
- valu pingutuse ajal;
- liikumise piiramine liigeses;
- hommikune jäikustunne, "krõmpsu" tunne;
- valu pärast pikka puhkust (nn "alustamine").
Liigesvalu on harva äge, sagedamini valutav või tuim ning tavaliselt peatub see puhkuse ajal. Sümptomid on sageli lainelised ja võivad tulla ja kaduda ilma ravita. Need võivad olla kerged, mõõdukad või rasked. Osteoartriidi kaebused võivad püsida ligikaudu samaks aastaid, kuid aja jooksul need progresseeruvad ja seisund halveneb. Kergeid ja mõõdukaid sümptomeid saab kontrollida samal tasemel, kuid haiguse raske kulg võib põhjustada kroonilist valu, suutmatust sooritada igapäevaseid majapidamistoiminguid, millega kaasneb puue kuni puudeni.
Osteoartriidi patogenees
Peamine liigese toitainekeskkond on sünoviaalvedel. Samuti täidab see määrdeaine rolli liigesepindade vahel. Osteoartriidi arengus on tohutu ja suur roll liigeses ja selle struktuurides toimuvatele ainevahetusprotsessidele. Algstaadiumis, kui sünoviaalvedelikus arenevad biokeemilised häired, vähenevad selle omadused, mis käivitab hävitamismehhanismi. Esimesena tabab liigese sünoviaalmembraan, mis mängib olulist rolli membraanina ja on omamoodi filter kõhre kõige tähtsamale toitainele – hüaluroonhappele, mis ei lase sellel lahkuda oma peamisest töökohast – liigeseõõnest. . Liigesevedeliku omaduste küllastumine määrab selle ringluse, mis ei saa olla ilma liigese enda korrapärase liikumiseta. Sellest ka üldtuntud väljend "liikumine on elu". Sünoviaalvedeliku pidev tsirkulatsioon liigeseõõnes on selle täisväärtusliku ainevahetuse võti. Toitainete puudusel muutub kõhre õhemaks, uute rakkude moodustumine peatub, liigesepind muutub ebaühtlaseks, karedaks, defektidega. On teada seos alajäsemete veenide haiguste (näiteks veenilaiendid) ja ainevahetushäirete tekke vahel liigestes, peamiselt põlveliigeses. Kõhrealune luustruktuur reageerib protsessile kompensatoorse mehhanismiga – see pakseneb, muutub jämedamaks ja laiendab katteala, mille tulemusena tekivad eksostoosid ja osteofüüdid, mis on liigese piirangute ja deformatsioonide peamiseks põhjuseks. Sünoviaalvedelik on küllastunud põletikurakkude ja lagunemiselementidega, vastusena sellele liigesekapsel pakseneb, muutub karedaks ja kaotab elastsuse, pehmed koed muutuvad sõna otseses mõttes kuivaks (tekkib dehüdratsioon), sellest tulenevad kaebused hommikuse jäikuse, "algatusvalude" kohta. Viimaste etappide patoloogiline protsess provotseerib keha viimast kompenseerivat mehhanismi - immobiliseerimist. Puhkeseisundis ja nn füsioloogilises asendis on valulikkus minimaalne, sidemete aparaat on maksimaalselt sirgendatud. Selles asendis kipub liiges ennast fikseerima ning sellel õnnestub kiiresti moodustuda jämedamad eksostoosid, mis liigese "fikseerivad" ning patsient kaotab võime seda täielikult liigutada. Sellise jäseme lihased on hüpotrofeerunud, muutuvad nõrgemaks ja väiksemaks. Selliseid muutusi peetakse juba pöördumatuteks.
Osteoartriidi klassifikatsioon ja arenguetapid
Haigus jaguneb 2 suurde rühma: primaarne (või idiopaatiline) ja sekundaarne. Esimene rühm kujuneb välja kas ebaselge põhjuse või vanusega seotud muutuste tagajärjel. Teist iseloomustavad selged põhjused ja see areneb nende patoloogilise protsessi tulemusena (näiteks tuberkuloosi, dissecansi osteokondriidi, subkondraalse nekroosi jne taustal).
Sõltumata põhjustest, mis olid osteoartriidi arengut mõjutanud, on selle arengus 4 etappi:
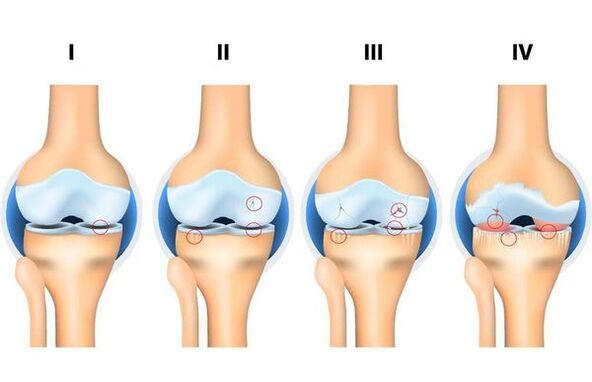
- 1. etapp: liigese kõvad struktuurid ei osale hävimisprotsessis, on esialgsed muutused selle pehmetes struktuurides ja liigesevedeliku koostises (mis on toitainekeskkond ja vähendab liigese hõõrdumist), esineb liigese alatoitumus.
- 2. etapp: millega kaasneb liigese tahkete struktuuride hävitamise mehhanismi "käivitamine", moodustuvad serva tahked moodustised (eksostoosid, osteofüüdid). Mõõdukad kaebused liikumisulatuse muutuste kohta.
- 3. etapp: millega kaasneb liigesevalendiku ahenemine, koormatud pinna väljendunud hävimine koos osteokondraalsete defektide tekkega, väljendunud liigutuste piiratus, pidev "krõksu" tunne liikumise ajal, esialgsed muutused jäseme teljel.
- 4. etapp: raske, mille puhul liigutused on liigeses selgelt piiratud kuni selle täieliku puudumiseni (anküloos), väljendunud põletikuline protsess, selle deformatsioon, luudefektide moodustumine (kõhrekatte täieliku puudumise tõttu).
Osteoartriidi tüsistused
Ilma ravita põhjustab iga haigus tüsistusi ja artroos pole erand. Kui see on esmane vorm, on peamised tüsistused järgmised:
- liigese pehmete struktuuride kahjustus (meniskide degeneratiivsed rebendid, sidemete rebendid jne);
- krooniline põletikuline protsess;
- anküloos (liikumise täielik puudumine liigeses);
- liigese deformatsioon.
Kui see on sekundaarne vorm, sõltuvad tüsistused protsessist, mis põhjustas artroosi arengut. Näiteks võib see põhjustada osteoporoosi, kroonilist haigust, mida iseloomustab progresseeruv luu ainevahetuse häire. Selle tulemusena muutuvad luud hapraks, nende toitumine on häiritud, mistõttu artroosi komplitseerib intraartikulaarsete luumurdude oht. Seetõttu on väga oluline pöörduda õigeaegselt arsti poole. Nagu kirjutas väljapaistev kirurg: "Tulevik kuulub ennetavale meditsiinile. "
Osteoartriidi diagnoosimine
Artroosi diagnoosimist alustab sageli esmatasandi arstiabi (polikliiniku) arst (tavaliselt ortopeediline traumatoloog), kus tehakse kliiniline läbivaatus ja tõlgendatakse uuringuandmeid (CT, MRI, röntgenülesvõtted jne), et määrata kindlaks. osteoartriidi aste ja tüüp . . . Diagnoos ja diagnoos on tavaliselt lihtsad. Kui diagnoos on ebaselge või arst soovitab haiguse sekundaarset arengut, suunatakse patsient selgituse saamiseks teiste erialade arstide (näiteks reumatoloogi) juurde. Artroosi astet on ilma uuringutulemusteta väga raske määrata. Diagnoosimisel ja ravitaktika määramisel on oluline ka haiguslugu, ravimeetodid ja -katsed, kuna sageli seisab arsti ees raske diferentsiaaldiagnostika ülesanne (näiteks artroosi ja artriidi sümptomid langevad sageli kokku).
Osteoartriidi ravi
Pealosteoartriidi algstaadiumid, mis on alluvad konservatiivsele ravile, tingimusel et integreeritud lähenemisviis. Ravi võtab kaua aega ja taotleb peamist eesmärki: kas peatada hävimise protsess selles etapis, kus ravi alustati, või aeglustada seda protsessi. Kompleks sisaldab medikamentoosset ja mittemedikamentoosset ravi, mis sisaldab harjutusravi (füsioteraapia harjutused ja võimlemine), füsioteraapia (tavaliselt fonoforees ja magnetoteraapia), ujumise, põletikuvastase ravi (kas allaneelamisel või paikselt geelide või kreemide kujul) kursusi. , kondroprotektiivne ravi (kõhre komponentidel põhinevate ravimite võtmine) ja intraartikulaarsed süstid (need võivad olla nii homöopaatilised ravimid kui ka hüaluroonhappe preparaadid). Kondroprotektoreid kasutavad endiselt ortopeedilised traumatoloogid, neid määravad sisekursused, kuid hiljutiste teadusuuringute tulemused lääneriikides lükkavad positiivse efekti platseeboefektiga võrreldes ümber. Raskete sümptomite ja raskete staadiumite korral muutub konservatiivne ravi ebaefektiivseks, mis seab esikohale kirurgilise ravi. Arvestades näidustusi, võib see olla nii väheinvasiivne ravi – artroskoopia kui ka endoproteesimine. Artroskoopiaga (liigese endoskoopia) desinfitseeritakse see videooptika kontrolli all, eemaldatakse eksostoosid (võimaluse korral) ja pehmete struktuuride kahjustused, mida sellistel etappidel sageli täheldatakse. Viimasel ajal on aga üha enam seatud kahtluse alla seda tüüpi sekkumise eelised osteoartriidi korral, kuna sellel ei ole kroonilise valu korral soovitud mõju ja mõnel juhul võib see halvasti teostamise korral põhjustada olulist kahju.
Endoproteesimine on tehniliselt raske ja raske operatsioon, mille eesmärk on luua kunstlik, täiesti uus liiges. Nõuab selgeid näidustusi ja riskide tuvastamist vastunäidustuste olemasolul. Tänapäeval kasutatakse edukalt põlve-, puusa- ja õlaliigese endoproteese. Edasine arstipoolne ambulatoorne järelevalve vähendab taastusravi riske ja tähtaegu, parandab teostatava operatsiooni kvaliteeti ja efektiivsust.
Prognoos. Profülaktika
Ennustus sõltub traumatoloogi-ortopeedi õigeaegsest visiidist ja ravikompleksi algusest. Osteoartriidi morfoloogiliste muutuste kõrvaldamise osas on prognoos ebasoodne, kuna liigese kõhrelist struktuuri pole võimalik täielikult taastada. Vanemas eas on haiguse kulg raskem kui noortel. Õigeaegse arsti juurde pääsemise ja kõigi soovituste järgimise korral on aga võimalik kõrvaldada kõik kaebused ja taastada liigese motoorne funktsioon täielikult.
Ennetavad meetmed:
- Regulaarne füüsiline aktiivsus.On eksiarvamus, et füüsiline tegevus võib liigese "kulutada". Suurenenud – jah, aga mitte regulaarne ja mõõdukas. Viimastel andmetel toetab liigeste motoorset funktsiooni ja nende verevarustust igasugune tegevus, mis on suunatud lihasmassi tugevdamisele ja säilitamisele, koordinatsiooni parandamisele. Igasugune füüsiline tegevus võimaldab saavutada liigesevedeliku regulaarset ringlust, mis on liigese ja selle struktuuride peamine toitumisallikas. On teada, et igapäevaselt ühistransporti kasutavatel ja jalgsi liikuvatel inimestel on väiksem tõenäosus haigestuda osteoartriiti.
- Kehakaalu kontroll ja selle piisav vähendamine.Suurenenud mass suurendab alajäsemete ja lülisamba liigeste koormust. Seetõttu sisaldab iga osteoartriidi rehabilitatsiooni ja konservatiivse ravi protokoll LFT (füsioteraapia harjutused ja võimlemine) kuuri.
- Kaasasündinud deformatsioonide korrigeerimine ja kõrvaldamine.Olulist rolli mängivad lamedad jalad, mis aastate jooksul põhjustab jalgade telje rikkumist, mis toob kaasa liigeste ja selgroo teatud osade ebaproportsionaalse koormuse suurenemise, deformeerides neid.
- Hea toitumine.See võimaldab teil luua tingimused liigese täielikuks rikastamiseks toitainetega. Seetõttu võib suure hulga toiduainete tagasilükkamine, sagedased dieedid, vaese toidu (kiirtoit jne) ebaregulaarne toitumine saada osteoartriidi arengu "päästikuks".
- Samaaegsete haiguste õigeaegne kõrvaldamine.Nüüdseks unustusehõlma vajunud terviseuuringud võimaldasid haigusi õigeaegselt tuvastada ja varajases staadiumis kõrvaldada. Artroosi tekke ja progresseerumise oluliseks põhjuseks võivad olla kaasuvad haigused (näiteks endokriinsüsteemi, seedetrakti haigused, kroonilised infektsiooni- või põletikukolded).


















